针对BPSD(老年痴呆精神行为症状)的非药物干预,最难的不是知道“该做什么”,而是在临床实践中区分优先级,并针对激越、游走、夜间谵妄这三种不同性质的症状匹配差异化的方案。
老年人BPSD阶梯式非药物干预操作路径
核心原则:将环境视为“第一处方”,将个性化活动视为“隐形药物”。
第一步:基础层·环境与物理治疗(降低整体焦虑水位)
针对症状:所有类型的激越、游走、夜间觉醒
目标:减少环境中的“致激越因子”,建立安全感。
1.感官降噪(针对激越/夜间谵妄)
视觉简化:移除走廊反光地板、复杂图案壁纸。晚餐后调暗灯光,避免长影(长者常将影子误认为入侵者)。
听觉掩蔽:夜间若环境安静到能听见空调滴水声,反而诱发妄想。使用白噪音(雨声、轻柔摇篮曲)掩蔽突发性噪音,可降低夜间惊醒率。
2.无障碍漫游(针对游走)
环形路线设计:禁止游走会加重激越。应在安全区域内设置环形走道,沿途放置扶手、休息椅,甚至设置“待打包的行李箱”(满足其“想回家”的行为意图)。
3.定向线索(针对夜间谵妄)
床头放置高对比度、非电子的数字时钟(显示“上午/下午”),日历。电子屏蓝光会抑制褪黑素,建议避免。
第二步:行为层·个性化活动与感官调节(替代药物主力)
针对症状:持续存在的激越、日间嗜睡导致夜间紊乱
目标:用有意义的“输入”替代无目的的“输出”。
1.蒙特利尔认知训练:这是针对游走的有效手段。利用长者保留的程序性记忆(肌肉记忆)。
实操:如果老人曾习惯家务,放置折叠毛巾、插塑料花的活动;若曾习惯劳作,设置“沙袋负重行走”任务(满足游走需求且消耗体能)。
2.多感官刺激疗法:针对抗拒护理、言语激越。
避免语言说服(认知障碍者已丧失逻辑理解力)。改用光纤灯、香薰机(薰衣草)、触觉垫。
阶梯:被动接受刺激→主动触摸/操控→激越行为中断。
3.体能消耗计划(针对夜间觉醒):
核心:睡前4小时进行中等强度有氧运动。对于卧床者,被动关节活动度训练同样有效。目标是增加腺苷积累,促进睡眠驱动力。
第三步:社会心理层·动物与模拟互动(修复情感联结)
针对症状:重度情感淡漠伴激越、傍晚综合征。
1.动物辅助疗法:
实体现阶段:优先选择水族箱。研究表明,在等候区放置水族箱可使痴呆患者的激越行为减少,进食量增加。鱼缸是非威胁性的、持续的视觉刺激。
过渡阶段:若实体犬只条件不足,PARO智能海豹是循证依据极高的替代品。可显著减少抗精神病药物使用量,尤其针对触摸游走的老人(将触摸需求从他人身体转移到机器人)。
2.模拟存在疗法:
针对晚间寻亲(“我要回家找妈妈”)。非药物干预不是纠正错误记忆,而是满足情感需求。
播放家人提前录制的简短录音(非视频通话,有时屏幕里出不来的人会让老人更焦虑),或使用生命历程回顾物品(旧式搪瓷杯、老工具)进行对话触发。
第四步:阶梯式处置卡(分症状速查)
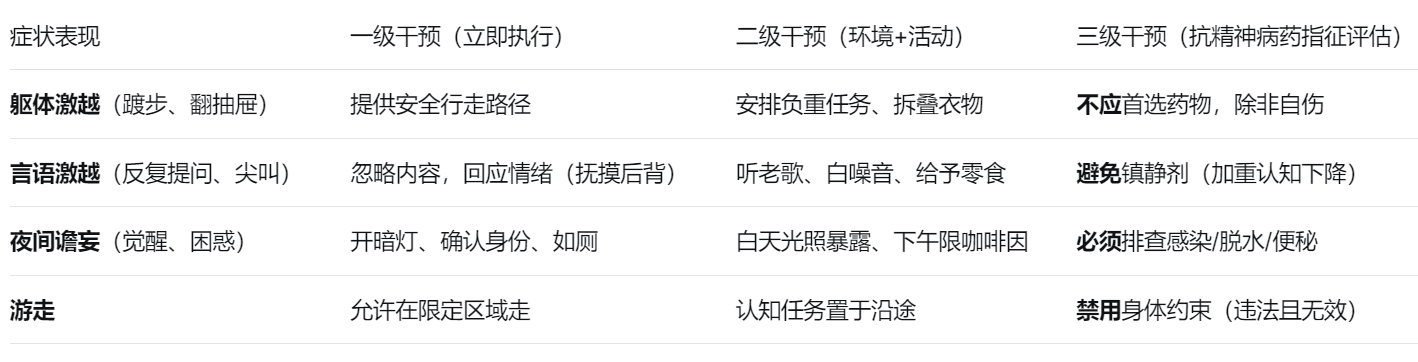
临床落地建议:减少抗精神病药物的关键窗口
要实现“减少滥用”,关键在于识别药物使用的替代时机:
1.疼痛是激越的第一诱因:在给予抗精神病药前,必须完成规范疼痛评估(如PAINAD量表)。给予对乙酰氨基酚往往比奥氮平更有效且安全。
2.建立“非药物优先”文化:在护理记录中,先记录已尝试的环境调整、活动干预及其时长,再记录药物使用。这不仅是伦理要求,也是避免法律风险的证据链。
3.警惕“化学约束”:当出现游走时,若机构人力不足,极易通过镇静药物让老人“安静”。此时应考虑的是招募志愿者进行陪同行走,而非开药。

